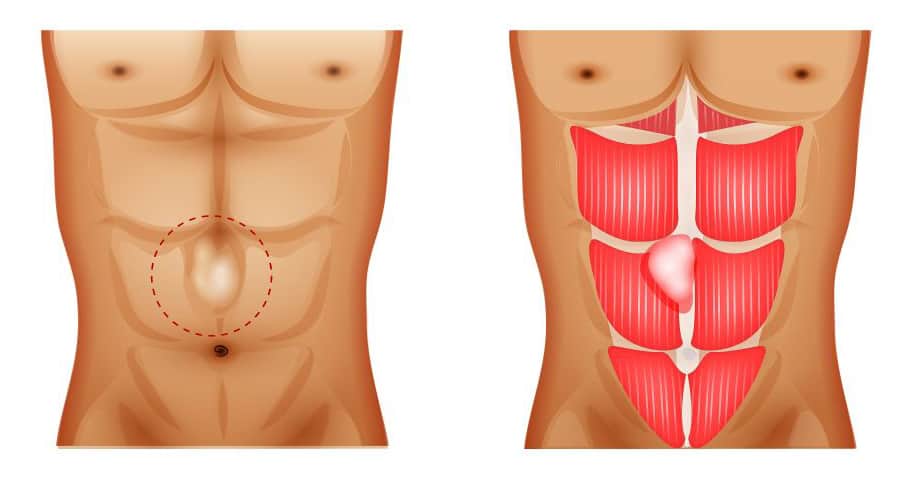
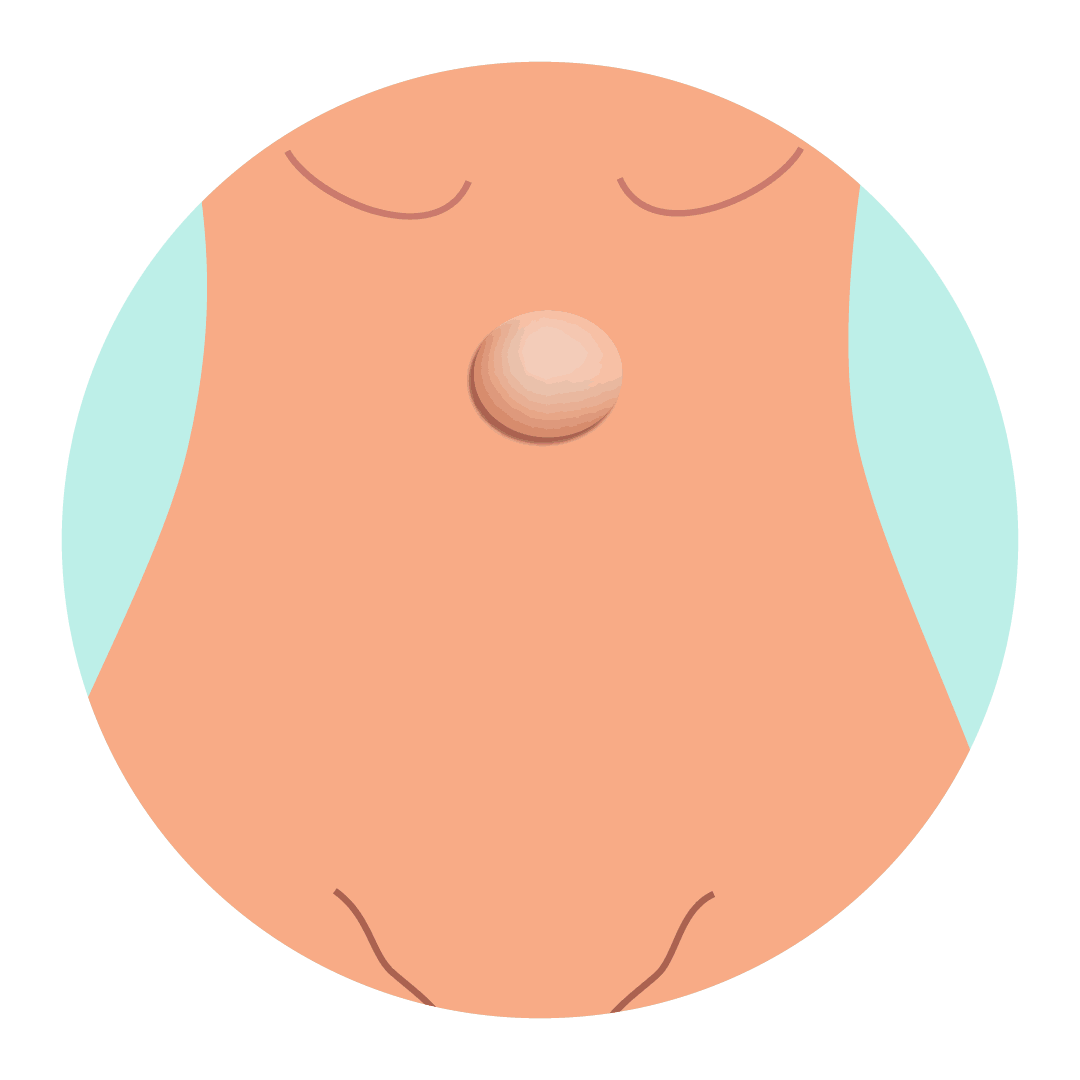
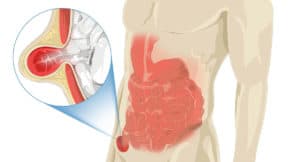
A hérnia abdominal é uma protrusão de um órgão ou víscera através de um orifício ou defeito na parede abdominal. As hérnias abdominais caracterizam-se pelo defeito congênito ou adquirido de camadas da parede abdominal que permitem a protrusão de conteúdo intra-abdominal por entre as camadas, podendo gerar abaulamentos na forma do abdome.
As hérnias ocorrem, essencialmente, porque existem áreas de fraqueza na musculatura da parede abdominal:
- A passagem do cordão umbilical pela parede abdominal determina uma região de fraqueza no umbigo, predispondo a ocorrência das hérnias umbilicais;
- A passagem do testículo de dentro do abdômen para fora dele, que ocorre durante o período fetal (ou do ligamento redondo do útero nas mulheres), cria uma área de fraqueza na região inguinal (virilha) que favorece a ocorrências das hérnias inguinais;
- Os vasos sanguíneos que atravessam a parede abdominal na linha alba, acima do umbigo, determinam pontos de fraqueza, local de ocorrências das hérnias epigástricas;
- Além disso, as incisões realizadas em cirurgias prévias representam áreas de fraqueza na parede abdominal, que podem evoluir com as chamadas hérnias incisionais.
Sim, as hérnias abdominais têm alta prevalência na população, tanto adulta como infantil. A incidência de hérnia abdominal na população varia entre 3 a 8%. A maioria das hérnias ocorre na virilha (região inguinal) – aproximadamente um quarto dos homens (20 a 25%) vai apresentar hérnia inguinal. Além disso, cerca de 10 a 15% das pessoas que se submeteram a uma cirurgia abdominal vão desenvolver uma hérnia no local da cirurgia.
Idade e sexo: as hérnias são mais frequentes em idades mais precoces, principalmente pela presença de defeitos anatômicos de origem congênita e, também, devido ao fato dos tecidos ainda não terem alcançado seu pleno desenvolvimento. Na idade avançada há maior frequência de hérnias devido à deterioração dos tecidos pelo processo de envelhecimento. As hérnias inguinais são notoriamente mais frequentes no homem, enquanto as umbilicais ocorrem com maior frequência na mulher.
Obesidade: aumenta a incidência de hérnias pelo enfraquecimento dos tecidos devido à adiposidade, pela elevação da pressão abdominal. Todas as condições associadas a aumento da pressão abdominal (tosse crônica, gestação, obstipação intestinal, hiperplasia prostática) também se associam a maior risco do aparecimento de hérnias.
O quadro clínico de um paciente com hérnia abdominal geralmente é referido como um aumento de volume localizado, causando abaulamento na parede/forma do abdome, associado a dor ou desconforto local. Os sintomas tipicamente são mais pronunciados após esforço físico, enquanto que tendem a melhorar ao repouso em decúbito dorsal.
Pacientes com hérnias inguinais podem apresentar parestesias e dores irradiadas para a bolsa escrotal, relacionadas a irritação ou compressão de nervos do canal inguinal pela hérnia.
Na maioria dos casos, as hérnias são diagnosticadas apenas pelo exame clínico. A presença de um abaulamento localizado em algum ponto do abdome, que aparece ou se acentua com o aumento da pressão intra-abdominal (exercício físico, abdominal, tosse) e reduz ou desaparece com o repouso são bastantes sugestivos de hérnia abdominal. Entretanto, hérnias mais complexas ou pacientes obesos eventualmente requerem exames de imagem para sua confirmação. Nestes casos, a ecografia da parede abdominal, tomografia ou mesmo ressonância de abdome podem ser necessários.
Sim, as hérnias podem estar associadas a complicações:
Hérnia irredutível ou encarcerada: é quando ocorre a protrusão (abaulamento) permanente, ou seja, que o conteúdo herniário não reduz (desaparece) espontaneamente e também não pode ser reduzido mesmo mediante manipulação. Pode estar associada a dor, porém não configura uma emergência.
Hérnia estrangulada: o estrangulamento é a mais temida complicação, consiste na hérnia em que o conteúdo (geralmente contendo o intestino) fica estrangulado no orifício herniário, havendo comprometimento do fluxo de sangue, podendo evoluir para isquemia e gangrena. Geralmente, o paciente apresenta dor intensa e se trata de uma emergência cirúrgica.
Apesar de não haver relação direta entre as complicações e as atividades realizadas, na maioria dos casos é recomendado aos pacientes evitar movimentos que causam aumento significativo da pressão intra-abdominal, como levantar peso, exercícios de abdominal, pilates, etc. Outras atividades, como corrida e práticas de esportes (futebol, tênis, natação etc), geralmente podem ser realizados desde que não causem sintoma/dor.
Por se tratar de um orifício (“buraco”) na musculatura da parede abdominal, a única opção de tratamento é o reparo cirúrgico.
Fisioterapia ou mesmo exercícios de fortalecimento abdominal não apresentam nenhum benefício. A maioria dos pacientes com hérnia vai necessitar do tratamento cirúrgico. Pequenas hérnias que não causam sintomas, eventualmente, podem ser apenas observadas.
Tradicionalmente, o tratamento cirúrgico consiste na sutura (costura) do orifício da hérnia. Entretanto, como existe risco de recidiva (retorno) da hérnia, atualmente, na maioria dos casos, se recomenda o reforço com a colocação de uma tela cirúrgica. O uso de telas diminui significativamente o risco de recidiva da hérnia.
A avaliação com um cirurgião especialista é importante para a decisão da análise dos riscos e indicação cirúrgica.
Sim, cada vez mais as hérnias são corrigidas por laparoscopia. As cirurgias por “vídeo”, como são conhecidas, estão associadas ao conceito de mínima ou menor invasão/agressão. Nestes casos, a cirurgia é realizada através de pequenas incisões (cortes). As vantagens das cirurgias laparoscópicas são:
- menor dor pós-operatória;
- retorno mais precoce as atividades habituais;
- menor risco de complicações, principalmente infecção;
- melhor resultado estético.
Entretanto, nem todos os pacientes e nem todos os tipos de hérnia têm indicações de reparo por meio das técnicas laparoscópicas.
A avaliação com um cirurgião especialista é fundamental para o planejamento adequado e escolha da melhor técnica. cirúrgica de forma individualizada.
Os cuidados podem variar para cada paciente e tipo de hérnia. Entretanto, de maneira geral as orientações são:
- Por questão de segurança pessoal, evitar dirigir por, pelo menos, de 3 a 5 dias;
- Não há restrição para caminhadas, subir escadas e mesmo corridas leves;
- O desconforto/dor durante a atividade é um bom fator limitante;
- Recomenda-se evitar levantar peso (acima de 5-10 kg) e fazer exercício de abdominal por, geralmente, de 4 a 6 semanas após a cirurgia;
- Restrição de atividades por mais de 2 a 3 meses nunca são necessárias.
As principais complicações da cirurgia são:
- infecção: as cirurgias de hérnia são classificadas como “limpas”, portanto, o risco de infecção é baixo. São aceitas taxas de infecção de 1 a 2%. Pacientes diabéticos, desnutridos, tabagistas ou portadores de doenças crônicas apresentam maior risco de complicações. Vermelhidão e dor local, assim como a presença de secreção, são as manifestações mais comuns. O tratamento com antibióticos geralmente é recomendado. Em alguns casos, drenagem e mesmo uma nova cirurgia podem ser necessários.
- seroma/hematoma: consiste no acúmulo de líquido ou sangue no local da cirurgia. É a complicação mais comum e usualmente se apresenta apenas com aumento de volume. Na maioria dos casos se resolve espontaneamente. Calor local pode ajudar, enquanto a punção/drenagem está apenas indicada para os casos que não se resolvem após 4-6 semanas.
- dor crônica: como em muitos casos a sutura do músculo da parede abdominal é realizada, a queixa de dor no pós-operatório é comum, especialmente nas movimentações do abdome. Entretanto, dor crônica (após 3 meses) é infrequente.
- recidiva: uma hérnia operada pode reaparecer mesmo muitos anos após a cirurgia inicial. Normalmente, decorre de uma falha no processo inicial de cicatrização – primeiras 6 semanas após a cirurgia. A utilização de tela na cirurgia diminui significativamente o risco de recidiva. Atualmente, mesmo em hérnias pequenas tem sido recomendada a utilização de tela. A obesidade do paciente é um dos principais fatores associados à recidiva. Além disso, tabagismo, diabetes, desnutrição e doenças crônicas também aumentam o risco.
Outras complicações também podem ocorrer, como lesão de órgão (principalmente intestino), intra-abdominal, entretanto, são menos frequentes.
Muitas complicações pós-operatórias podem ocorrer por condições relacionadas aos pacientes e não, necessariamente, pela cirurgia ou técnica cirúrgica realizada. O cirurgião pode utilizar a melhor técnica, com os melhores materiais e tecnologias disponíveis, entretanto, o resultado pós-operatório pode não ser o esperado, especialmente se o paciente não participar do tratamento.
- tabagismo: o hábito de fumar, além dos diversos impactos negativos à saúde do paciente, piora significativamente a capacidade de cicatrização (que é um dos pontos fundamentais para pacientes operados por hérnia abdominal). Tabagistas têm aproximadamente 2 vezes mais riscos de infeção pós-operatória e 2 vezes mais riscos de recidiva da hérnia. Parar de fumar por, pelo menos, 4 semanas antes da cirurgia é essencial para melhorar os resultados. Pacientes que cessam o tabagismo desta forma diminuem o risco de complicações em 45% quando comparados aos pacientes que não tomam esta atitude.
- obesidade: o aumento da pressão intra-abdominal excessivo que ocorre em pacientes obesos é o principal fator associado a recidiva da hérnia. A perda de peso é recomendada para todos pacientes com obesidade.
- diabete: pacientes diabéticos têm de 2 a 3 vezes mais riscos de infecção da ferida operatória. Este risco é diminuindo em pacientes com adequado controle glicêmico.
Outros fatores como desnutrição, infecções e doenças crônicas também devem ser adequadamente avaliados.